Воспользуйтесь поиском по сайту:
Инфаркт миокарда: что это такое, симптомы инфаркта, причины, лечение
Содержание статьи:
Инфаркт миокарда – это острое заболевание сердца, при котором происходит развитие ишемического некроза участка сердечной мышцы на фоне относительной или абсолютной недостаточности кровоснабжения. Это опасное осложнение ишемической болезни сердца с высоким риском развития неблагоприятных последствий. Шифр инфаркта миокарда по МКБ-10 – I21-I22.
 Основным признаком инфаркта является ангинозная боль в области сердца
Основным признаком инфаркта является ангинозная боль в области сердцаПо данным статистики, чаще всего инфаркт сердца регистрируется у мужчин в 40–60 лет. У женщин этого же возраста инфаркт диагностируется примерно в 1,5 раза реже. После 60 лет заболеваемость среди женщин и мужчин примерно одинакова.
Инфаркт относится к основным причинам инвалидности у взрослых пациентов. Смертность от него составляет 10-12%. Значительная часть летальных исходов при данной патологии отмечается в первые сутки болезни. Клинические признаки инфаркта сердечной мышцы отличаются многообразием, что может затруднять быструю постановку диагноза, которая крайне желательна.
Развивающийся инфаркт или подозрение на него является показанием для срочной госпитализации пациента в кардиологическую реанимацию.
По истечении острого периода при правильно подобранном лечении и выполнении всех предписаний врача прогноз улучшается.
Механизм развития и стадии заболевания
В подавляющем большинстве случаев инфаркту сердечной мышцы предшествует ишемическая болезнь сердца (ИБС). В основе развития ишемии лежит нарушение гемодинамики сердечной мышцы. Чаще всего клинически значимым становится сужение просвета артерии сердца примерно на 70% площади ее сечения, когда ограничение кровоснабжения миокарда больше не может быть компенсировано. Патологические изменения при ишемии обычно обратимы. При развитии некроза повреждения сердечной мышцы становятся необратимыми. Через 1-2 недели после перенесенного инфаркта участок некроза начинает замещаться рубцовой тканью, окончательно рубец формируется спустя 1-2 месяца. Реабилитационный период после инфаркта миокарда продолжается около 6 месяцев.
В течении инфаркта сердечной мышцы выделяют четыре стадии: ишемии, повреждения, некроза, рубцевания.
Какие бывают формы инфаркта миокарда
По обширности поражения инфаркт сердца подразделяется на крупноочаговый (Q-инфаркт), мелкоочаговый (не Q-инфаркт).
В зависимости от локализации очага ишемического некроза болезнь может принимать следующие формы:
- инфаркт левого желудочка сердца (задней, боковой, передней стенки, нижний);
- инфаркт правого желудочка сердца;
- инфаркт межжелудочковой перегородки (септальный);
- изолированный инфаркт верхушки сердца;
- инфаркт сочетанной локализации (переднебоковой, задненижний и т. д.).
Чаще других диагностируется инфаркт левого желудочка.
Течение болезни может быть моноциклическим, затяжным, может развиваться инфаркт миокарда рецидивирующий (новый очаг некроза возникает в течение двух месяцев после предыдущего, чаще через 3–8 дней) и повторный (новый очаг ишемического некроза развивается спустя два месяца после предыдущего). Очаг некроза при повторном инфаркте может располагаться в том же месте, что и предыдущий, или иметь иную локализацию.
Инфаркт развивается в результате обтурации (закупорки) просвета коронарной артерии, обеспечивающей кровоснабжение миокарда.
В зависимости от глубины некротического поражения заболевание имеет следующие формы:
- трансмуральная – повреждается вся толща мышечной стенки;
- интрамуральная – очаг некроза в толще стенки;
- субэндокардиальная – некроз миокарда в зоне прилегания к эндокарду;
- субэпителиальная – некроз миокарда в зоне прилегания к эпикарду.
Также инфаркт может быть типичным и атипичным, осложненным и неосложненным.
В некоторых случаях у больного могут возникать несколько форм инфаркта сердца одновременно или последовательно.
Выделяют пять основных периодов инфаркта: предынфарктный, острейший, острый, подострый, постинфарктный.
Причины и факторы риска
Инфаркт развивается в результате обтурации (закупорки) просвета коронарной артерии, обеспечивающей кровоснабжение миокарда. Непосредственными причинами, которые приводят к этому, являются спазм сосуда, атеросклероз, эмболия, а также хирургическая обтурация. В некоторых случаях патология обусловлена пороком сердца.
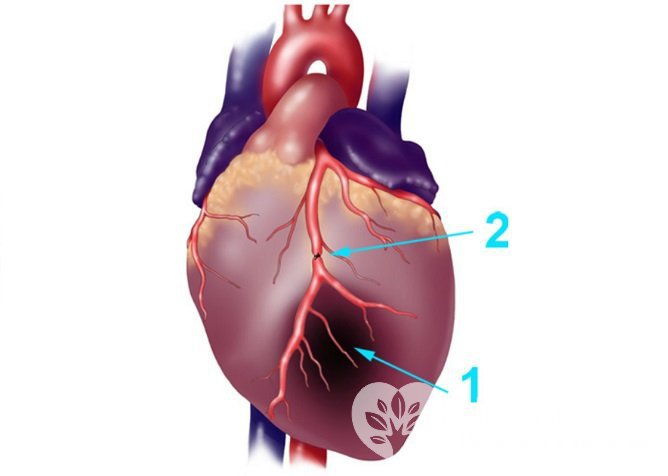 Причиной инфаркта становится прекращение кровотока по коронарной артерии
Причиной инфаркта становится прекращение кровотока по коронарной артерииОсновными факторами риска являются:
- ишемическая болезнь сердца;
- инфаркт миокарда в анамнезе;
- артериальная гипертензия;
- ревмокардит;
- бактериальные инфекции (особенно стафилококковые, стрептококковые);
- сахарный диабет;
- повышение липопротеинов низкой плотности и триглицеридов, снижение концентрации липопротеинов высокой плотности в крови;
- недостаточная физическая активность;
- избыточный вес;
- злоупотребление алкоголем;
- курение (в том числе пассивное);
- возраст;
- мужской пол;
- чрезмерные физические нагрузки;
- хронический стресс.
Чаще всего инфаркт сердца регистрируется у мужчин в 40–60 лет. У женщин этого же возраста инфаркт диагностируется примерно в 1,5 раза реже. После 60 лет заболеваемость среди женщин и мужчин примерно одинакова.
Основные клинические признаки инфаркта миокарда
К основным симптомам инфаркта относится острая интенсивная сдавливающая, так называемая ангинозная боль за грудиной, которая может иррадиировать в шею, руку, лопатку, челюсть. Характер боли может быть жгучим, сжимающим, давящим, распирающим. В некоторых случаях у пациента боль отсутствует (например, при сахарном диабете), вместо нее возникает ощущение дискомфорта в груди. Обычно болевой приступ продолжается около 15 минут, но может длиться час и более. Боль сопровождается одышкой, нарушением сердечного ритма, непродуктивным кашлем, липким потом, бледностью кожных покровов, повышением температуры тела.
У 20-40% пациентов при крупноочаговом инфаркте возникают клинические признаки сердечной недостаточности.
В ряде случаев единственным симптомом инфаркта является внезапная остановка сердца.
Помимо типичных, проявления инфаркта сердца могут носить атипичный характер, что в значительной степени затрудняет диагностику.
Основные атипичные формы инфаркта сердечной мышцы:
- абдоминальная – болевые ощущения в верхней части живота, икота, тошнота, рвота, вздутие живота (напоминает клиническую картину острой формы панкреатита);
- астматическая – характеризуется нарастающей одышкой, напоминает симптомы приступа бронхиальной астмы;
- церебральная – нарушения сознания, головокружение, неврологическая симптоматика;
- коллаптоидная – развивается сосудистый коллапс, резко снижается артериальное давление, появляется головокружение, потемнение в глазах, холодный пот;
- аритмическая – проявляется нарушением сердечного ритма;
- периферическая – боль локализуется не за грудиной, а в левой руке (особенно часто в левом мизинце), горле, нижней челюсти, шейно-грудном отделе позвоночника;
- отечная – периферические отеки, слабость, одышка, увеличение печени;
- комбинированная – сочетаются признаки нескольких атипичных форм.
К основным симптомам инфаркта относится острая интенсивная сдавливающая, так называемая ангинозная боль за грудиной, которая может иррадиировать в шею, руку, лопатку, челюсть.
Читайте также:5 признаков приближения инфаркта
Осложнения инфаркта миокарда
Осложнения инфаркта делятся на ранние, возникающие в остром периоде заболевания, и поздние.
К ранним относятся:
- острая сердечная недостаточность;
- фибрилляция желудочков;
- кардиогенный шок;
- нарушения дыхания (при применении наркотических анальгетиков);
- тампонада сердца;
- тромбоэмболия;
- разрыв миокарда;
- артериальная гипотензия;
- перикардит.
К поздним осложнениям относят хроническую сердечную недостаточность, постинфарктный синдром, аневризму сердца, нейротрофические расстройства и др.
Инфаркт сердца может обусловить развитие психических изменений неврозоподобного или невротического характера. Такие изменения обычно возникают на фоне повышенной утомляемости даже при незначительных физическом или психическом напряжении, нарушениях сна, повышенной возбудимости.
Примерно в 40% случаев возникает кардиофобическая реакция, которая заключается в паническом страхе перед повторным приступом и летальным исходом. Страх сопровождается слабостью, сердцебиением, дрожью во всем теле, повышенной потливостью, ощущением нехватки воздуха.
 Инфаркт опасен развитием тяжелых осложнений
Инфаркт опасен развитием тяжелых осложненийПосле перенесенного инфаркта возможно развитие депрессии с учащенным сердцебиением, нарушениями сна, двигательными расстройствами. У некоторых пациентов, преимущественно пожилого возраста, отмечается ипохондрическая реакция с чрезмерной фиксацией внимания на состоянии здоровья.
При развитии анозогнозической реакции пациент, отрицая серьезность заболевания, не выполняет врачебные рекомендации, что может приводить к развитию неблагоприятных последствий.
У некоторых больных наблюдается истерическая реакция, для которой характерны эмоциональная лабильность, эгоцентризм, желание привлечь внимание окружающих и вызвать к себе сочувствие.
Помимо типичных, проявления инфаркта сердца могут носить атипичный характер, что в значительной степени затрудняет диагностику.
Более выражена психическая астения у больных преклонного возраста и у пациентов при длительном постельном режиме.
Психозы после перенесенного инфаркта развиваются у 6-7% пациентов и нередко сопровождаются значительным ухудшением состояния больного и даже летальным исходом. Обычно психозы возникают на протяжении первой недели после приступа и продолжаются 2–5 суток. К основным причинам психозов после инфаркта миокарда относятся ухудшение церебральной гемодинамики на фоне нарушения сердечных функций, интоксикация организма продуктами распада некроза из очага в сердечной мышце. Данное осложнение чаще всего наблюдается у пациентов с обширными поражениями сердца и острой недостаточностью кровообращения. Факторами риска развития психозов являются злоупотребление спиртными напитками, черепно-мозговые травмы в анамнезе, артериальная гипертензия, церебральный атеросклероз, а также преклонный возраст. Психоз, как правило, проявляется в вечернее время и ночью, нередко он протекает в форме делирия. При этом у пациентов нарушается сознание, наблюдаются затруднения в ориентировании во времени и пространстве, могут возникать галлюцинации (обычно зрительные), тревожность, двигательное возбуждение, делирию может предшествовать эйфория с переоценкой собственных возможностей и сил.
В отсутствие своевременной коррекции изменения психики усугубляются, становятся стойкими, замедляют реабилитацию, приводят к инвалидизации.
Диагностика
Первичный диагноз устанавливается при соответствии трем критериям, типичным для инфаркта сердечной мышцы: болевой синдром, характерные изменения на электрокардиограмме, изменения в биохимическом анализе крови.
Боль при инфаркте сопровождается одышкой, нарушением сердечного ритма, непродуктивным кашлем, липким потом, бледностью кожных покровов, повышением температуры тела.
В целях уточняющей диагностики проводят электрокардиографию (ЭКГ), эхокардиографию (ЭхоКГ), анализ крови (аланинаминотрансфераза, аспартатаминотрансфераза, креатинфосфокиназа-МВ, тропонин). Для подтверждения диагноза могут понадобиться дополнительные методы исследования, такие как выявление очага некроза сердечной мышцы радиоизотопными методами, коронарография и др.
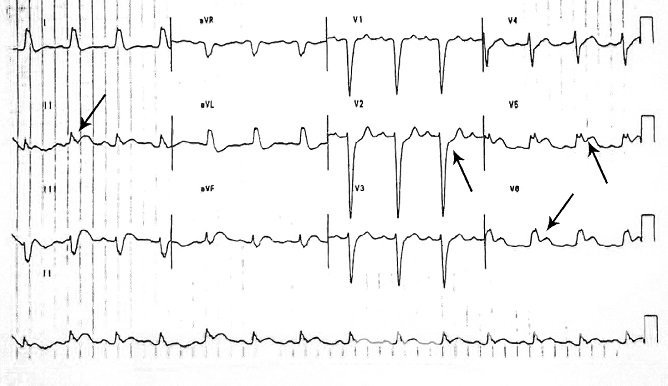 Электрокардиография – основной метод диагностики инфаркта сердца наряду с биохимическим анализом крови
Электрокардиография – основной метод диагностики инфаркта сердца наряду с биохимическим анализом кровиДифференциальная диагностика инфаркта сердца проводится с межреберной невралгией. Основным отличием является кратковременность и меньшая интенсивность боли в груди, при межреберной невралгии, однако поскольку инфаркт при этом не исключен, требуется ЭКГ.
Неотложная помощь
Развивающийся инфаркт или подозрение на него является показанием для срочной госпитализации пациента в кардиологическую реанимацию. До приезда бригады скорой помощи больному нужно оказать первую помощь. Человека следует успокоить, придать ему положение полулежа с согнутыми в коленях ногами. Необходимо обеспечить доступ свежего воздуха: открыть окно или форточку, ослабить тугую одежду (ремень, галстук, воротник рубашки, пояс). При остановке сердца (потере сознания, агональном дыхании или его отсутствии) следует немедленно начать сердечно-легочную реанимацию, включающую в себя непрямой массаж сердца, дыхание рот-в-рот или рот-в-нос. До приезда скорой помощи больного нельзя оставлять одного, даже если он находится в сознании.
Лечение
Лечение инфаркта на начальном этапе заключается в устранении болевых ощущений и восстановлении коронарного кровотока. Для купирования острой боли назначаются наркотические анальгетики. Для устранения сердечной недостаточности назначают ингаляции увлажненным кислородом (подается через носовой катетер или маску со скоростью 2–5 л в минуту). При выраженной сердечной недостаточности прибегают к внутриаортальной баллонной контрпульсации.
При развитии анозогнозической реакции пациент, отрицая серьезность заболевания, не выполняет врачебные рекомендации, что может приводить к развитию неблагоприятных последствий.
В остром периоде могут применяться хирургические методы (ангиопластика коронарных артерий, аортокоронарное шунтирование), проводится тромболитическая терапия, которая позволяет ограничить размер инфаркта, нормализовать коронарный кровоток и снизить летальность. Тромболитическая терапия назначается при инфаркте с подъемом сегмента ST по результатам электрокардиографии.
При повышенном артериальном давлении назначаются гипотонические средства, диуретики. При наличии тревоги, страха и возбуждения после применения наркотического анальгетика назначается транквилизатор.
 При подозрении на инфаркт необходимо немедленно вызвать скорую помощь
При подозрении на инфаркт необходимо немедленно вызвать скорую помощьВ остром периоде пациенту показан постельный режим и дробное питание в щадящем режиме с ограничением по калорийности и объему.
Профилактика
У лиц, входящих в группу риска по инфаркту сердца, с целью профилактики может быть целесообразным применение бета-блокаторов. Препараты этой группы назначаются пациентам с инфарктом в анамнезе, что позволяет снизить риск развития повторного инфаркта и летальность. Этому также способствует антитромботическая терапия, применение статинов, полиненасыщенных омега-3 жирных кислот, ингибиторов ангиотензинпревращающего фермента.
Для предотвращения развития инфаркта рекомендуется рациональное питание, отказ от вредных привычек, адекватная физическая активность, избегание стрессов, контроль артериального давления и уровня холестерина в крови, нормализация массы тела.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Об авторе

Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
У 5% пациентов антидепрессант Кломипрамин вызывает оргазм.