Воспользуйтесь поиском по сайту:
Лакунарная ангина у детей: лечение, диагностика, причины, симптомы
Содержание статьи:
Лакунарная ангина у детей, как и фолликулярная форма заболевания, диагностируется чаще, чем у взрослых. Обе разновидности патологии входят в группу вульгарных (обычных) ангин и имеют схожую симптоматику, однако течение первой более тяжелое. У детей она протекает с образованием линейного желтоватого гнойного налета между долями миндалин в лакунах. При этом поверхность гланд становится отечной и ярко гиперемированной, а островки налета в устьях лакун нередко объединяются, образуя широкие сливные гнойные очаги.
 У детей заболевание сопровождается признаками общей интоксикации организма
У детей заболевание сопровождается признаками общей интоксикации организмаМеждународная классификация болезней 10-го пересмотра (МКБ-10) причисляет патологию к X классу (болезни органов дыхания), рубрике J00-J06 – острые респираторные инфекции верхних дыхательных путей. Лакунарную ангину относят к острому тонзиллиту, поэтому ее код по МКБ-10 – J03.
В среднем продолжительность заболевания у взрослых варьирует в пределах от 5 до 7 суток, у детей же оно протекает длительнее – 10–14 суток. Обычно острый воспалительный процесс вызывают бактерии, поэтому для определения возбудителя необходим бактериологический анализ мазка из зева.
В остром периоде отоларингологи рекомендуют прием антибактериальных и противовоспалительных препаратов, полоскания горла антисептическими растворами и соблюдение пациентом постельного режима.
Причины развития острого лакунарного тонзиллита
В зависимости от возраста пациента, наиболее часто возбудителями патологии выступают:
- дети младшего возраста: вирус кори, Коксаки, аденовирусы;
- подростки, взрослые: гемофильная палочка, стафилококки, стрептококки и иные бактериальные агенты.
 Один из возможных возбудителей ангины у детей младшего возраста – вирус кори
Один из возможных возбудителей ангины у детей младшего возраста – вирус кориЗаражение происходит на фоне снижения иммунной системы – патогенные микроорганизмы, попадая в ротоглотку, активируются, а их скопление в лакунах приводит к развитию воспалительного процесса в лимфоидных образованиях глоточного кольца. Зачастую бактерии проникают в верхние дыхательные пути через вдыхаемый воздух, реже – при использовании бытовых предметов, на которых они находятся.
Следует принимать во внимание, что стрептококки и другие бактерии могут с движением крови распространяться в суставы, почки и сердце. Поэтому отсутствие антибиотикотерапии на фоне снижения иммунитета чревато развитием осложнений в виде гломерулонефрита, полиартрита, эндокардита и миокардита.
Симптомы лакунарной ангины у детей
У большинства пациентов клинические симптомы заболевания характеризуются сочетанием ухудшения общего состояния с местными изменениями в лимфоидных тканях и глотке. В ходе физикального обследования выявляется гнойный экссудат в лакунах, желтовато-белое содержимое в виде отдельных островков на поверхности горла, а также гиперемия, отечность и увеличение размеров миндалин. При пальпации углочелюстных и шейных узлов отмечается их набухание, а также болезненность, особенно при поворотах головы и открывании рта.
Если в течение года ангины повторяются несколько раз, отмечается постоянное воспаление лимфоидной и окружающих глотку тканей – развивается хронический тонзиллит.
Патология развивается стремительно и остро, у ребенка отмечаются признаки общей интоксикации организма, а именно:
- сильная головная боль;
- ломота в теле;
- гиперемия;
- озноб;
- лихорадка;
- повторяющаяся рвота;
- снижение или отсутствие аппетита;
- синкопальные (обморочные) состояния;
- раздражительность;
- слабость;
- нарушение сна.
На 2–3 сутки может появляться боль в горле, интенсивность которой увеличивается при проглатывании пищи и воды. Отечность и инфильтрация гланд и мягкого неба приводят к тому, что ребенку становится трудно открывать рот, при этом его голос приобретает гнусавость, а речь перестает быть внятной. Нередкими признаками патологии выступают нарушения со стороны желудочно-кишечного тракта (диарея, тошнота, боль в животе) и неприятный привкус во рту.
Отсутствие или неправильно подобранное лечение гнойного воспаления может приводить к его распространению на среднее ухо и околоносовые пазухи, а также к появлению заглоточного или паратонзиллярного абсцесса.
Еще одним характерным для вульгарной ангины симптомом является повышение температуры тела до 39–40 °C. О том, сколько держится температура на таком уровне в норме и какими препаратами ее наиболее эффективно сбивать, рекомендуется проконсультироваться с врачом.
Читайте также:8 советов по профилактике гриппа
Диагностика заболевания
Для постановки точного диагноза, правильной интерпретации клинических проявлений, характерных для острого лакунарного тонзиллита, а также чтобы отличить первичное воспаление от вторичного, требуется тщательное обследование ребенка врачами различных специальностей – отоларингологом, терапевтом, педиатром, ревматологом, нефрологом и инфекционистом.
 Для назначения адекватного лечения необходимо обратиться к врачу
Для назначения адекватного лечения необходимо обратиться к врачуДиагностику начинают с осмотра глотки больного. Это позволяет выявить характерные для лакунарной формы ангины признаки – скопление в лакунах желтых островков гнойного экссудата, пленки на поверхности гланд, отечность и инфильтрацию небных миндалин. При снятии пленок шпателем не наблюдается повреждения близлежащих тканей и кровотечений. В большинстве случаев назначают фарингоскопию, которая позволяет выявить разлитую гиперемию, отечность и увеличение в размерах гланд и краев дужек, болезненность и гипертрофию регионарных лимфоузлов. При ее проведении врач может сделать фото горла.
Далее необходимо установить природу возбудителя, послужившего появлению воспаления. Для этого проводят исследование содержимого мазка из зева и гланд, бактериологический или вирусологический анализ.
 Для подтверждения диагноза может назначаться общий и биохимический анализ крови
Для подтверждения диагноза может назначаться общий и биохимический анализ кровиКроме этого ребенку назначают:
- общеклиническое исследование крови, благодаря которому определяют активность процесса;
- общеклиническое исследование мочи, он показывает, имеются ли осложнения со стороны мочевыводящей системы;
- биохимический анализ крови, проводится для исключения осложнений, в том числе ревматизма.
При лакунарной ангине необходима дифференциальная диагностика с иными болезнями ЛОР-органов и вторичными процессами инфекционного происхождения, так как их симптоматика схожая.
Лечение лакунарной ангины у детей
Терапию патологии, в особенности у детей, следует проводить под наблюдением и в соответствии с предписаниями врача. Госпитализация ребенка требуется лишь при тяжелом течении болезни, в большинстве случаев лечение проводят в домашних условиях.
 При отсутствии осложнений лечение проводится в домашних условиях
При отсутствии осложнений лечение проводится в домашних условияхВ качестве основного способа лечения лакунарной ангины бактериальной этиологии выступает применение антибактериальных препаратов. По мнению доктора Комаровского, необходимости в их немедленном приеме (в течение первых нескольких часов от появления первых признаков болезни) нет. Для формирования естественного иммунитета организма к возбудителям и предупреждения повторных рецидивов патологии, рекомендуется начинать их прием с третьих суток.
У большинства пациентов клинические симптомы заболевания характеризуются сочетанием ухудшения общего состояния с местными изменениями в лимфоидных тканях и глотке.
Антибактериальные средства должны применяться в достаточной дозировке и с учетом чувствительности возбудителя. Обычно назначают пенициллиновые, цефалоспориновые или макролидные антибиотики.
В дополнение к антибиотикотерапии целесообразно использование местных средств – спреев, растворов для полосканий, таблеток для рассасывания. Для симптоматического лечения применяются нестероидные противовоспалительные средства, иммуномодуляторы, витаминные комплексы, а также лекарства, действие которых заключается в нормализации функций нервной и сердечно-сосудистой системы, желудочно-кишечного тракта и мочевыводящих путей. После стихания острых симптомов пациентам выдают направление на физиотерапию.
 До стихания симптомов болезни рекомендуется употреблять теплую перетертую пищу
До стихания симптомов болезни рекомендуется употреблять теплую перетертую пищуКроме общего и местного лечения рекомендовано соблюдение щадящего режима, а именно:
- ограничение физической нагрузки на протяжении всего периода терапии;
- соблюдение постельного режима в первые сутки от начала воспаления;
- использование отдельной посуды и средств личной гигиены;
- ограничение общения с лицами, проживающими вместе с ребенком;
- прием теплой, но не горячей жидкости (киселей, компотов, клюквенного морса) и пюреобразной пищи (при наличии аппетита, отказ от еды является нормальной защитной реакцией организма);
- исключение из рациона свежего молока, бактерии которого задерживаются в слизистой оболочке ротовой полости и способствуют размножению патогенной микрофлоры.
В качестве дополнения к консервативному лечению по назначению врача могут применяться методы народной медицины. Самостоятельно подбирать такие средства, особенно на основе трав, не рекомендуется, поскольку возможно развитие их взаимодействия с активными веществами принимаемых лекарств и, как следствие, побочных действий, в том числе аллергических реакций.
При условии адекватной своевременной терапии полное купирование проявлений лакунарной ангины у детей в среднем наступает на 10–15 сутки. В случаях развития осложнений схему лечения изменяют. Так, при появлении гломерулонефрита или ревмокардита в условиях специализированного стационара больной получает антибиотики, глюкокортикостероиды и иные средства под врачебным наблюдением, а при развитии местных осложнений (к примеру, паратонзиллярного абсцесса) показано хирургическое вмешательство со вскрытием гнойного очага инфекции.
Возможные осложнения
Отсутствие или неправильно подобранное лечение гнойного воспаления может приводить к его распространению на среднее ухо и околоносовые пазухи, а также к появлению заглоточного или паратонзиллярного абсцесса. На фоне этих процессов у больного сохраняется гипертермия, а боль в горле приобретает пульсирующий характер и может иррадиировать в ухо. Открывание рта, как и проглатывание пищи, остается затрудненным.
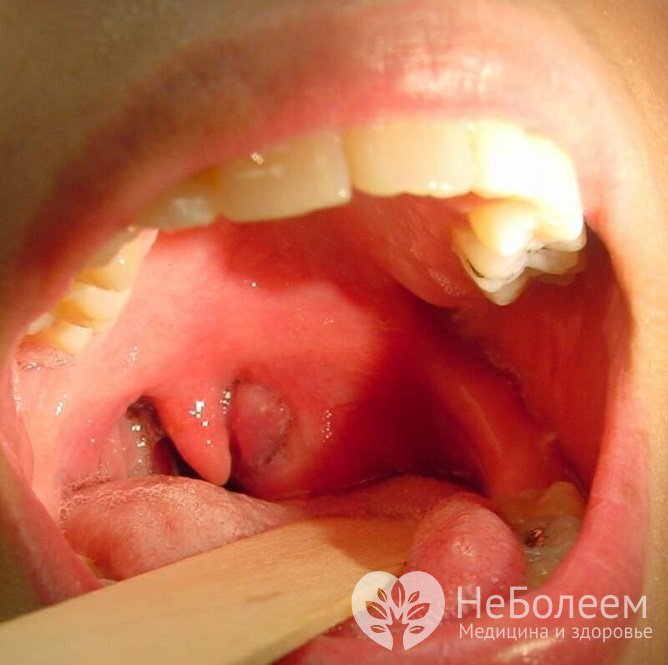 При неэффективности лечения ангины возможно развитие паратонзиллярного абсцесса
При неэффективности лечения ангины возможно развитие паратонзиллярного абсцессаЕсли в течение года ангины повторяются несколько раз, отмечается постоянное воспаление лимфоидной и окружающих глотку тканей – развивается хронический тонзиллит. Также поражаются отдаленные органы и ткани – суставы, почки, сердечная мышца.
Профилактика
В качестве мер профилактики первичного или повторного заражения рекомендуется:
- своевременная санация полости рта;
- регулярные занятия физкультурой и спортом;
- закаливания организма;
- ограничение контактов с лицами, страдающими ангиной или простудными заболеваниями, использование средств индивидуальной защиты;
- проветривание и влажная уборка помещений, где больше всего времени проводит ребенок;
- соблюдение режима бодрствования и сна;
- обеспечение полноценного витаминизированного питания;
- исключение посещений мест массовых скоплений в период эпидемий гриппа и острых респираторных вирусных инфекций.
Следует учитывать, что при самолечении вероятность перехода лакунарного острого тонзиллита в хроническую форму, лечить которую значительно сложнее, высока. Поскольку осложнениями заболевания выступают гломерулонефрит, ревматизм и иные патологии, рекомендуется обращаться за медицинской помощью при появлении первых симптомов.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Об авторе

Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Первый вибратор изобрели в 19 веке. Работал он на паровом двигателе и предназначался для лечения женской истерии.
























