Воспользуйтесь поиском по сайту:
Ретинопатия
Общая характеристика заболевания
Самый высокий процент ретинопатии недоношенных встречается, как ни странно, в странах с высоким уровнем развития медицины. Неонатальные технологии этих государств способны поддерживать жизнь детей с 500-граммовым весом, родившихся раньше срока на 3 месяца и ранее. Однако несовершенство этих технологий приводит к патологиям зрения, так как условия кувеза значительно отличаются от естественной среды для развития ребёнка – женской матки.
В менее развитых странах проблема ретинопатии недоношенных не имеет такой актуальности по той лишь причине, что там значительно хуже общий процент выживаемости преждевременно рождённых детей с малым весом.
Симптомы ретинопатии
Симптомы ретинопатии недоношенных могут быть прямыми и косвенными. Ко второй группе симптомов ретинопатии относят малый вес ребёнка (менее 1,5 кг), нестабильное состояние после рождения и использование кувеза в первые недели жизни.
Косвенными симптомами ретинопатии недоношенных в первые два года жизни являются нарушения остроты зрения, косоглазие, преимущественное использование одного из глаз.
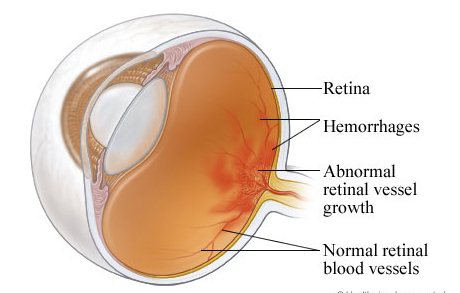
Основной симптом ретинопатии – недоразвитость сосудов сетчатки глаза, аномальные образования из соединительной ткани в области сетчатки, а затем и хрусталика. Диагностировать эти патологии можно лишь с помощью специального офтальмологического оборудования.
Стадии ретинопатии недоношенных
В зависимости от тяжести заболевания выделяют несколько стадий ретинопатии недоношенных.
Для V стадии ретинопатии характерна полная отслойка сетчатки, вызванная чрезмерным натяжением тканей глаза. Для I стадии ретинопатии недоношенных, соответственно, характерны минимальные сосудистые нарушении сетчатки. III стадия ретинопатии считается пороговой. Во время неё ребёнок направляется на лечение ретинопатии с помощью методики лазерной коагуляции.
Диабетическая ретинопатия
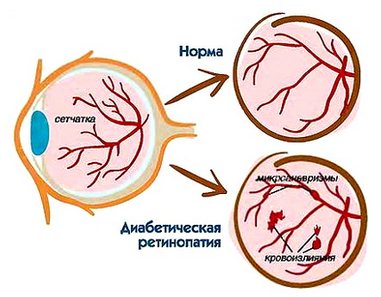
Симптомы ретинопатии диабетической формы мало выражены. У больного постепенно развивается отёк макулы (центральной части сетчатки). Отёк приводит к множественным кровоизлияниям стекловидного тела глаза. Дальнейшие симптомы ретинопатии диабетического типа зависят от формы заболевания.
Для фоновой или непролиферативной диабетической ретинопатии характерно поражение мелких сосудов и многолетнее течение болезни. Её нередко называют I стадией ретинопатии диабетического типа.
Препролиферативная форма – II промежуточная стадия диабетической ретинопатии перед наступлением пролиферативной формы заболевания. Симптомами ретинопатии этой стадии являются множественные обширные зоны нарушения кровоснабжения и значительное снижение качества зрения.
Диагностика ретинопатии
Плановое обследование на ретинопатию недоношенных проводится каждые 2 недели спустя месяц после рождения ребёнка. Осмотры продолжаются до полного формирования сосудов сетчатки.
При наличии симптомов ретинопатии обследование проводится каждую неделю или 1 раз в 3 дня. Диагностику заболевания осуществляют с помощью аппарата непрямой бинокулярной офтальмоскопии. В глаза ребёнку предварительно закапывается атропин для расширения зрачка. Дополнительно в диагностике ретинопатии недоношенных может также применяться ультразвуковое исследование глаз.
Плановые офтальмологические осмотры у больных сахарным диабетом проводятся каждые 5 лет.
Лечение ретинопатии
В лечении ретинопатии недоношенных крайне важно своевременное начало терапии. На I стадии заболевания рекомендуется динамическое наблюдение за состоянием сетчатки. Одна из вспомогательных мер на этом этапе – лечение ретинопатии с помощью криоретинопексии (замораживания периферических областей сетчатки).
При достижении III пороговой стадии болезни проводится лазерное лечение ретинопатии – прижигание периферии сетчатки лазером. На месте ожогов образуются рубцы. Зрение на этом участке сетчатки теряется, однако с помощью лазерного лечения ретинопатии удаётся сохранить центральное зрение и предотвратить отслоение сетчатки.
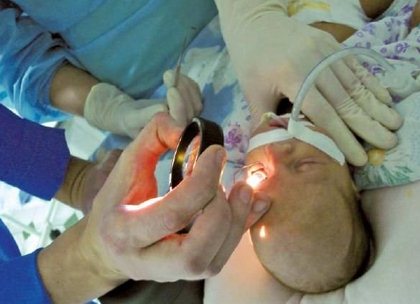
При тяжёлых стадиях заболевания возможно хирургическое лечение ретинопатии с помощью методики витрэктомии. Благодаря её применению удаляются сгустки крови из полости глаза и стекловидное тело. Таким образом, облегчается доступ к сетчатке. После восстановления и прикрепления сетчатки лазером стекловидное тело глаза замещается специальным маслом или газом.
Данный метод хирургического лечения ретинопатии высокоэффективен, однако имеет высокий риск осложнения в виде повышенного внутриглазного давления.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Если улыбаться всего два раза в день – можно понизить кровяное давление и снизить риск возникновения инфарктов и инсультов.
























