Воспользуйтесь поиском по сайту:
Кардиомиопатии
Общая информация о кардиомиопатиях
В настоящее время выделяют три вида поражений сердечной мышцы: дилатационная, рестриктивная и гипертрофическая кардиомиопатия. Как правило, специалисты могут поставить точный диагноз уже на ранних стадиях патологического процесса или хотя бы имеют представление о том, в каком направлении им двигаться для установления причин заболевания. Отметим, что в ряде случаев определить, почему появилась кардиомиопатия у детей, - не представляется возможным. В такой ситуации врачи говорят о развитии идиопатической формы заболевания. Несмотря на существенные различия, все вышеперечисленные кардиомиопатии имеют и ряд общих особенностей:
- отсутствие признаков развития воспалительных реакций;
- склонность к образованию тромбов;
- увеличенные размеры сердца;
- трудности при лечении сердечной недостаточности, которую обычно вызывают кардиомиопатии.
Итак, вы получили некоторое представление о характерных признаках рассматриваемого заболевания, точнее – группы заболеваний. Теперь поговорим о каждой форме сердечной патологии более подробно, но для начала остановимся на методах их диагностики
Диагностика кардиомиопатий
Основным методом определения наличия кардиомиопатии является ультразвуковое исследование сердца. В 40% случаев УЗИ позволяет поставить точный диагноз уже при первом обследовании. Увеличение сердца можно выявить и рентгенологически. ЭКГ, в свою очередь, не показывает никаких специфических признаков развития кардиомиопатий и потому непригодно для диагностики. Мало данных предоставляют и лабораторные исследования. Таким образом, при диагнозе кардиомиопатия, причины патологии выявляются только с помощью УЗИ и отчасти рентгенологического исследования. Отметим также, что в процессе диагностики врачи могут использовать некоторые другие методы, но лишь для контроля над эффективностью проводимой лечебной терапии.
Дилатационная кардиомиопатия
Нарушение сократительной функции миокарда и одновременно выраженное расширение камер сердца – это признаки того, что у человека появилась распространенная ныне дилатационная кардиомиопатия (симптомы встречаются в 5-10 случаях на 100 000 населения). Возникновение данной формы обычно связывают с генетической предрасположенностью и плохой наследственностью. Это отчасти объясняет тот факт, почему дилатационная кардиомиопатия часто встречается у детей.
Причины появления патологии до конца не изучены. В последние годы все чаще высказывается мысль о том, что ее развитие провоцируется различными инфекционными агентами, токсическими отравлениями, нарушениями обменных и иммунных процессов в организме. Тем не менее, несмотря на серьезные подвижки в области диагностики, при диагнозе дилатационная кардиомиопатия лечение по-прежнему является проблемой из-за невозможности понять причину патологии в более чем половине зарегистрированных случаев.
Если же говорить о наиболее распространенных провоцирующих факторах, то в наши дни к таковым, несомненно, относятся спиртные напитки. Алкогольная кардиомиопатия – одна из самых распространенных вторичных кардиомиопатий дилатационного типа. она довольно опасна, поскольку если больные продолжают употреблять алкоголь, несмотря на запрет врача, 75% из них умрут в течение ближайших 3-х лет. Такой неблагоприятный прогноз связан с тем, что алкогольная кардиомиопатия воздействует не только на миокард, но и на другие отделы сердечно-сосудистой системы, вызывая множественные патологии.
Дилатационная кардиомиопатия – симптомы заболевания
- одышка;
- быстрая утомляемость;
- отеки;
- посинение кожных покровов;
- признаки сердечной недостаточности
Дилатационная кардиомиопатия – лечение заболевания
Основные лечебные мероприятия направлены на противодействие сердечной недостаточности и предотвращение осложнений. Артериальное давление снижается с помощью ингибиторов АПФ (наиболее используемый препарат – эналаприл). Также на миокард воздействуют малыми дозами альфа- и бета- блокаторов. Одновременно пациентам назначаются мочегонные средства. Поскольку дилатационная кардиомиопатия имеет плохие прогнозы, больные рассматриваются в качестве кандидатов на трансплантацию сердца.
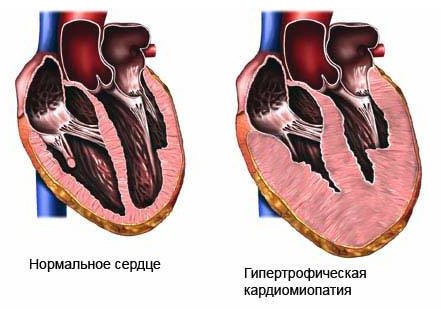
Гипертрофическая кардиомиопатия
При увеличении толщины стенок левого желудочка пациентам ставится диагноз гипертрофическая кардиомиопатия. Наиболее вероятной причиной развития патологии являются генетические дефекты, однако в последние годы все чаще выявляется не только врожденная кардиомиопатия у детей, но и приобретенная форма у взрослых людей, родственники которых никогда не страдали от подобных пороков сердца. Симптомы гипетрофической формы:
- одышка;
- боли в левой части грудной клетки;
- нестабильный сердечный ритм;
- склонность к обморокам.

Рестриктивная кардиомиопатия
Расслабление стенок миокарда и нарушение функций сердечной мышцы – это основные симптомы рестриктивной кардиомиопатии. Причины заболевания в большинстве случаев выявить не удается. Кроме того, вторичная рекстриктивная кардиомиопатия, симптомы которой схожи со многими другими заболеваниями сердечно-сосудистой системы, весьма сложна с точки зрения правильной диагностики. По сути дела, у многих пациентов жалобы на нарушения сердечной деятельности возникают только на поздних стадиях заболевания, когда уже полным ходом идет процесс развития сердечной недостаточности. Имейте в виду, что в случае с большинством пациентов причиной жалоб стали отеки и одышка при малейших физических нагрузках.
Как и дианостика, лечение рестриктивной кардиомиопатии представляется сложнейшей задачей из-за поздней постановки правильного диагноза. В этот период пересадка сердца редко приводит к желаемому результату, не говоря уже о стандартных медикаментозных средствах, эффективность которых стремится к нулю. Как результат, смертность больных рестриктивной кардиомиопатией достигает 70% в течение первых 5 лет после начала лечения.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Человек, принимающий антидепрессанты, в большинстве случаев снова будет страдать депрессией. Если же человек справился с подавленностью своими силами, он имеет все шансы навсегда забыть про это состояние.