Воспользуйтесь поиском по сайту:
Диабетическая нефропатия
Содержание статьи:
Диабетическая нефропатия – поражение почек, характерное для пациентов, страдающих сахарным диабетом. Основой заболевания является повреждение почечных сосудов и, как следствие, развивающаяся функциональная несостоятельность органов.
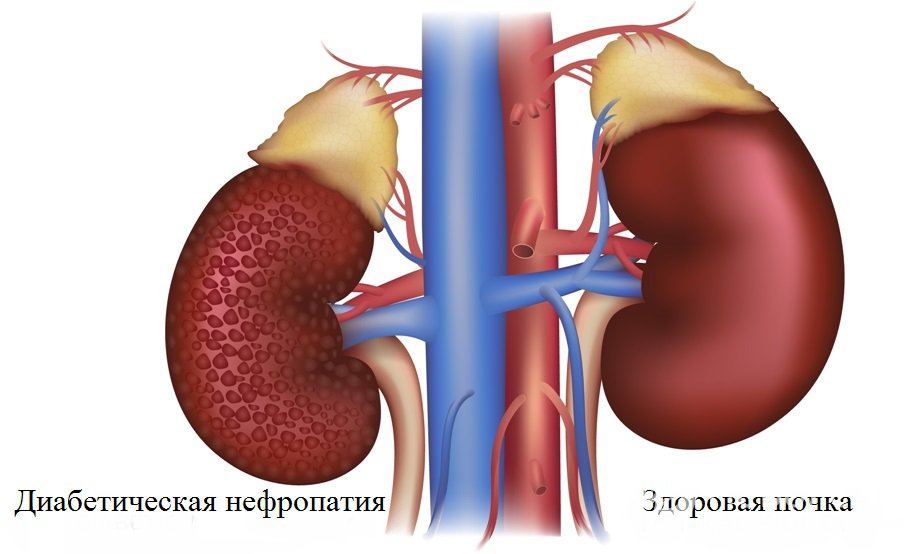 Диабетическая нефропатия – поражение почек у пациентов с сахарным диабетом
Диабетическая нефропатия – поражение почек у пациентов с сахарным диабетомПриблизительно у половины пациентов с сахарным диабетом 1 или 2-го типа со стажем более 15 лет появляются клинические либо лабораторные признаки поражения почек, ассоциирующиеся со значимым снижением выживаемости.
Согласно данным, представленным в Государственном регистре больных сахарным диабетом, распространенность диабетической нефропатии среди лиц с инсулиннезависимым типом составляет всего 8% (в европейских странах названный показатель находится на уровне 40%). Тем не менее в результате нескольких обширных исследований выявлено, что в некоторых субъектах России встречаемость диабетической нефропатии до 8 раз больше заявленной.
Диабетическая нефропатия относится к поздним осложнениям сахарного диабета, но в последнее время значимость указанной патологии в развитых странах возрастает по причине увеличения продолжительности жизни.
До 50% всех пациентов, получающих заместительную почечную терапию (состоящую в гемодиализе, перитонеальном диализе, трансплантации почки), – это пациенты с нефропатией диабетического происхождения.
Причины и факторы риска
Основная причина поражения почечных сосудов – высокий уровень глюкозы в плазме крови. Ввиду несостоятельности механизмов утилизации избыточные количества глюкозы откладываются в сосудистой стенке, вызывая патологические изменения:
- образование в тонких структурах почки продуктов конечного обмена глюкозы, которые, накапливаясь в клетках эндотелия (внутреннего слоя сосуда), провоцируют его локальный отек и структурную перестройку;
- прогрессирующее повышение кровяного давления в мельчайших элементах почки – нефронах (гломерулярную гипертензию);
- активацию ренин-ангиотензиновой системы (РАС), выполняющей одну из ключевых ролей в регуляции системного артериального давления;
- массивную альбумин- или протеинурию;
- дисфункцию подоцитов (клеток, обеспечивающих фильтрацию веществ в почечных тельцах).
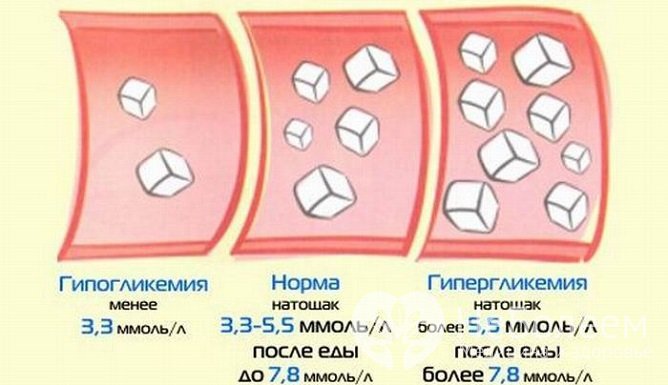 Развитию диабетической нефропатии в значительной мере способствует длительная гипергликемия
Развитию диабетической нефропатии в значительной мере способствует длительная гипергликемияФакторы риска диабетической нефропатии:
- неудовлетворительный самоконтроль уровня гликемии;
- раннее формирование инсулинозависимого типа сахарного диабета;
- стабильное повышение артериального давления (артериальная гипертензия);
- гиперхолестеринемия;
- курение (максимальный риск развития патологии – при выкуривании 30 и более сигарет в сутки);
- анемия;
- отягощенный семейный анамнез;
- мужской пол.
Приблизительно у половины пациентов с сахарным диабетом 1 или 2-го типа со стажем более 15 лет появляются клинические либо лабораторные признаки поражения почек.
Формы заболевания
Диабетическая нефропатия может реализовываться в виде нескольких заболеваний:
- диабетический гломерулосклероз;
- хронический гломерулонефрит;
- нефрит;
- атеросклеротический стеноз почечных артерий;
- тубулоинтерстициальный фиброз; и др.
В соответствии с морфологическими изменениями выделяют следующие стадии поражения почек (классы):
- класс I – единичные изменения сосудов почки, выявляемые при проведении электронной микроскопии;
- класс IIa – мягкое расширение (менее 25% объема) мезангиального матрикса (совокупность соединительнотканных структур, расположенных между капиллярами сосудистого клубочка почки);
- класс IIb – тяжелая мезангиальная экспансия (более 25% объема);
- класс III – узелковый гломерулосклероз;
- класс IV – атеросклеротические изменения более чем 50% почечных клубочков.
 Последовательность развития патологических явлений при диабетической нефропатии
Последовательность развития патологических явлений при диабетической нефропатииВыделяют несколько стадий прогрессирования нефропатии, основанных на совокупности многих характеристик.
1. Стадия А1, доклиническая (структурные изменения, не сопровождающиеся специфической симптоматикой), средняя продолжительность – от 2 до 5 лет:
- объем мезангиального матрикса в норме или незначительно увеличен;
- базальная мембрана утолщена;
- размер клубочков не изменен;
- признаки гломерулосклероза отсутствуют;
- незначительная альбуминурия (до 29 мг/сут.);
- протеинурия не отмечается;
- скорость клубочковой фильтрации в норме или повышена.
2. Стадия А2 (начальное снижение функции почек), длительность до 13 лет:
- отмечается увеличение объема мезангиального матрикса и толщины базальной мембраны разной степени;
- альбуминурия достигает 30–300 мг/сутки;
- скорость клубочковой фильтрации нормальная или незначительно снижена;
- протеинурия отсутствует.
3. Стадия А3 (прогрессирующее снижение функции почек), развивается, как правило, через 15-20 лет от момента начала заболевания и характеризуется следующим:
- значительное увеличение в объеме мезенхимального матрикса;
- гипертрофия базальной мембраны и клубочков почки;
- интенсивный гломерулосклероз;
- протеинурия.
Диабетическая нефропатия относится к поздним осложнениям сахарного диабета.
Помимо названных, используется классификация диабетической нефропатии, утвержденная Минздравом РФ в 2000 году:
- диабетическая нефропатия, стадия микроальбуминурии;
- диабетическая нефропатия, стадия протеинурии с сохранной азотвыделительной функцией почек;
- диабетическая нефропатия, стадия хронической почечной недостаточности.
Симптомы
Клиническая картина диабетической нефропатии на начальном этапе неспецифична:
- общая слабость;
- повышенная утомляемость, снижение работоспособности;
- снижение толерантности к физическим нагрузкам;
- головная боль, эпизоды головокружения;
- ощущение «несвежей» головы.
 На начальном этапе диабетической нефропатии пациент чувствует боль и общую слабость
На начальном этапе диабетической нефропатии пациент чувствует боль и общую слабостьПо мере прогрессирования заболевания спектр болезненных проявлений расширяется:
- тупые боли в поясничной области;
- отеки (чаще на лице, в утренние часы);
- нарушения мочеиспускания (учащение в течение дня или в ночные часы, иногда сопровождающееся болезненностью);
- снижение аппетита, тошнота;
- жажда;
- сонливость в дневное время;
- судороги (чаще икроножных мышц), костно-мышечные боли, возможны патологические переломы;
- повышение артериального давления (по мере эволюционирования заболевания гипертензия приобретает злокачественный, неконтролируемый характер).
 С прогрессирование диабетической нефропатии возникают боли в пояснице, отеки, сонливость, жажда
С прогрессирование диабетической нефропатии возникают боли в пояснице, отеки, сонливость, жаждаНа поздних стадиях заболевания развивается хроническая болезнь почек (раннее название – хроническая почечная недостаточность), характеризующаяся значительным изменением функционирования органов и инвалидизацией пациента: нарастанием азотемии ввиду несостоятельности выделительной функции, сдвигом кислотно-щелочного равновесия с закислением внутренних сред организма, анемией, электролитными нарушениями.
Читайте также:10 признаков нарушения функции почек
Как сохранить здоровье почек: 10 привычек, от которых необходимо отказаться
Диагностика
Диагностика диабетической нефропатии основывается на данных лабораторных и инструментальных исследований при наличии у пациента сахарного диабета 1 или 2-го типа:
- общий анализ мочи;
- осуществление контроля альбуминурии, протеинурии (ежегодно, выявление альбуминурии более 30 мг в сутки требует подтверждения как минимум в 2 последовательных тестах из 3);
- определение скорости клубочковой фильтрации (СКФ) (не менее 1 раза в год у пациентов с I–II стадиями и не реже 1 раза в 3 месяца при наличии стойкой протеинурии);
- исследования на креатинин и мочевину сыворотки;
- анализ на уровень липидов крови;
- самоконтроль артериального давления, суточное АД-мониторирование;
- УЗ-исследование почек.
 Диагностика диабетической нефропатии включает УЗИ почек
Диагностика диабетической нефропатии включает УЗИ почекЛечение
Основные группы препаратов (по мере предпочтения, от препаратов выбора к препаратам последней ступени):
- ингибиторы ангиотензинпревращающего (ангиотензинконвертирующего) фермента (иАПФ);
- блокаторы рецепторов к ангиотензину (АРА или БРА);
- тиазидные или петлевые диуретики;
- блокаторы медленных кальциевых каналов;
- α- и β-адреноблокаторы;
- препараты центрального действия.
Помимо этого, рекомендованы прием гиполипидемических препаратов (статинов), антиагрегантов и диетотерапия.
 Заместительная почечная терапия при диабетической нефропатии применяется при неэффективности консервативного лечения
Заместительная почечная терапия при диабетической нефропатии применяется при неэффективности консервативного леченияВ случае неэффективности консервативных методов лечения диабетической нефропатии оценивают целесообразность проведения заместительной почечной терапии. При наличии перспективы трансплантации почки гемодиализ или перитонеальный диализ рассматривают как временный этап подготовки к операционной замене функционально несостоятельного органа.
До 50% всех пациентов, получающих заместительную почечную терапию (состоящую в гемодиализе, перитонеальном диализе, трансплантации почки), – это пациенты с нефропатией диабетического происхождения.
Возможные осложнения и последствия
Диабетическая нефропатия приводит к развитию тяжелых осложнений:
- к хронической почечной недостаточности (хронической болезни почек);
- к сердечной недостаточности;
- к коме, летальному исходу.
Прогноз
При комплексной фармакотерапии прогноз относительно благоприятный: достижение целевого уровня АД не более 130/80 мм рт. ст. в сочетании с неукоснительным контролем уровня глюкозы приводит к снижению количества нефропатий более чем на 33%, сердечно-сосудистой смертности – на 1/4, а смертности от всех случаев – на 18%.
Профилактика
Профилактические мероприятия состоят в следующем:
- Систематический контроль и самоконтроль уровня гликемии.
- Систематический контроль уровня микроальбуминурии, протеинурии, креатинина и мочевины крови, холестерина, определение скорости клубочковой фильтрации (частота контролей определяется в зависимости от стадии заболевания).
- Профилактические осмотры нефролога, невролога, окулиста.
- Соблюдение врачебных рекомендаций, прием препаратов в обозначенных дозах по предписанным схемам.
- Отказ от курения, злоупотребления алкоголем.
- Модификация образа жизни (диета, дозированные физические нагрузки).
Видео с YouTube по теме статьи:
Об авторе

Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.